Hypertoni
Vårdnivå och remissrutiner
Husläkarmottagning
Utredning, behandling och uppföljning av primär hypertoni och okomplicerad stabil sekundär hypertoni hos vuxna.
Se även Uppföljning av hypertoni/preeklampsi efter graviditet
Remiss till öppenvårdsmottagning kardiologi, barn- och ungdomsmedicinsk mottagning (BUMM) eller specialistmödravård
- Utredning och behandling av hypertoni hos barn samt gravida kvinnor
- Misstänkt terapiresistent hypertoni, det vill säga patienter som trots behandling med minst 3-4 olika läkemedelsklasser i adekvat dosering inte når målblodtryck och där man har beaktat vanliga orsaker för sekundär hypertoni
- Utredning av sekundär hypertoni i selekterade fall där kompletterande utredning behövs
Remissinnehåll
- Anamnes och status
- Utförd utredning och resultat
- Medicinering
- Önskad utredning
Remiss till akutmottagning
- Vid misstänkt hypertensiv kris, se under rubrik Behandling: Omhändertagande i primärvården vid mycket höga blodtryck
Återremiss till husläkarmottagning
Remissinnehåll
- Resultat av utredning
- Rekommenderad behandling och uppföljning
Bakgrund
- Hypertoni är den ledande enskilda behandlingsbara orsaken till sjukdom och för tidig död.
- Hypertoni ökar risken för stroke, hjärtsvikt, njursvikt, ischemisk hjärtsjukdom, förmaksflimmer och andra arytmier, arteriella kärlkatastrofer och demens.
- Behandling av hypertoni är särskilt effektivt för att förhindra stroke och hjärtsvikt.
- Den största absoluta riskreducerande effekten ses vid behandling av äldre.
- Det är betydligt enklare att nå målblodtryck tidigt i sjukdomsutvecklingen. Därför är behandling som påbörjas redan tidigt av stort värde för god kontroll och framtida riskreduktion.
- En sänkning av det systoliska blodtrycket med 10 mmHg eller det diastoliska blodtrycket med 5 mmHg reducerar risken för olika kardiovaskulära händelser med 20–50 procent och kardiovaskulär död med cirka 20 procent.
- Det finns fortfarande en stor mängd patienter med oupptäckt eller obehandlad hypertoni. Många patienter avbryter dessutom sin behandling. En stor del av behandlade patienter uppnår inte målblodtryck och många skulle dessutom ha nytta av att nå målblodtryck med större marginal.
Definition
- Hypertonidiagnos baseras på mätning av mottagningsblodtryck, hemblodtryck eller 24-timmars blodtrycksmätning.
- Mottagningsblodtryck bör mätas vid minst tre tillfällen och med 1-3 veckors mellanrum för att bekräfta diagnosen.
- Hypertoni kan oftast fastställas redan efter endast ett mättillfälle vid:
- Förhöjt blodtryck vid 24-timmars blodtrycksmätning
- Mycket högt blodtryck ≥180/110 mmHg
- Förhöjt blodtryck och tecken på hypertoniorsakad organskada (till exempel hypertensiv hjärtpåverkan dokumenterat som vänsterkammarhypertrofi)
Klassificering av blodtryck (avser mottagningsblodtryck) | Systoliskt blodtryck (mmHg) | Diastoliskt blodtryck (mmHg) |
|---|---|---|
Optimalt blodtryck | <120 | <80 |
Normalt blodtryck | 120-129 | 80-84 |
Högt normalt blodtryck | 130-139 | 85-89 |
Hypertoni grad 1 | 140-159 | 90-99 |
Hypertoni grad 2 | 160-179 | 100-109 |
Hypertoni grad 3 | ≥180 | ≥110 |
Isolerad systolisk hypertoni | ≥140 | <90 |
Gränsvärden för hypertoni | Systoliskt blodtryck (mmHg) | Diastoliskt blodtryck (mmHg) |
|---|---|---|
Mottagningsblodtryck | ≥140 | ≥90 |
24-timmars blodtryck dygn | ≥130 | ≥80 |
24-timmars blodtryck dag | ≥135 | ≥85 |
24-timmars blodtryck natt | ≥120 | ≥70 |
Hemblodtryck | ≥135 | ≥85 |
Övrigt | Blodtryck |
|---|---|
Hypertensiv kris: | Ofta men ej obligat: |
Förhöjd vitrockseffekt | >10 mmHg systolisk och/eller diastolisk skillnad jämfört med dagmedelvärde vid 24-timmars blodtrycksmätning. |
Vitrockshypertoni | Förhöjt blodtryck hos obehandlad person på mottagningen men normalt vid hemblodtrycksmätning |
Maskerad hypertoni | Hypertoni vid hemblodtrycksmätning eller 24-timmars blodtrycksmätning och ett lägre blodtryck på mottagningen. |
Ortostatisk blodtrycksreaktion | Detta föreligger om systoliska blodtrycket sjunker ≥20 mmHg eller diastoliska blodtrycket sjunker ≥10 mmHg inom 3 minuters stående från liggande. |
Epidemiologi
Hypertoni förekommer hos omkring en tredjedel av den vuxna befolkningen i Sverige. Prevalensen ökar kraftigt med stigande ålder och är över 50 procent hos de över 65 år.
Etiologi
Primär hypertoni är en komplex multifaktoriell sjukdom där ålder, ärftlighet, livsstilsfaktorer, ateroskleros, njurar, endokrina och neurohormonella system spelar roll.
Sekundär hypertoni motsvarar 15–20 procent av all hypertoni. Vid sekundär hypertoni finns en identifierad etiologisk orsak som ofta kan behandlas. Primär och sekundär hypertoni samexisterar ofta på grund av den höga prevalensen primär hypertoni.
De vanligaste orsaker till sekundär hypertoni:
- Primär aldosteronism
- Njurartärstenos
- Njurparenkymsjukdom
- Obstruktiv sömnapné
- Intag av blodtryckshöjande substanser (till exempel alkohol, NSAID, antikonception/hormonpreparat, centralstimulerande läkemedel, kortison, lakrits)
Andra mer ovanliga orsaker till sekundär hypertoni omfattar bland annat coarctatio aortae, hypo- och hypertyreoidism, hyperparatyreoidism, Cushings sjukdom, akromegali och feokromocytom.
Riskfaktorer
Ett urval riskmarkörer och riskfaktorer för att utveckla primär hypertoni:
- Ärftlighet
- Ålder
- Livsstilsfaktorer
- Förhöjda blodfetter
- Insulinresistens/diabetes
- Aterosklerossjukdom
- Tidigare graviditetsrelaterad hypertoni med eller utan preeklampsi
Riskfaktorer för sekundär hypertoni beror på dess etiologi.
Samsjuklighet
Vid hypertoni förekommer ofta andra riskfaktorer för hjärt-kärlsjukdom, som till exempel insulinresistens/diabetes, övervikt, förhöjda blodfetter, ofördelaktig livsstil och fysisk inaktivitet.
Utredning
Basal utredning vid nydiagnostiserad hypertoni
- Fastställ blodtrycksnivå.
- Bedöm sannolikhet för sekundär hypertoni och utred vid behov.
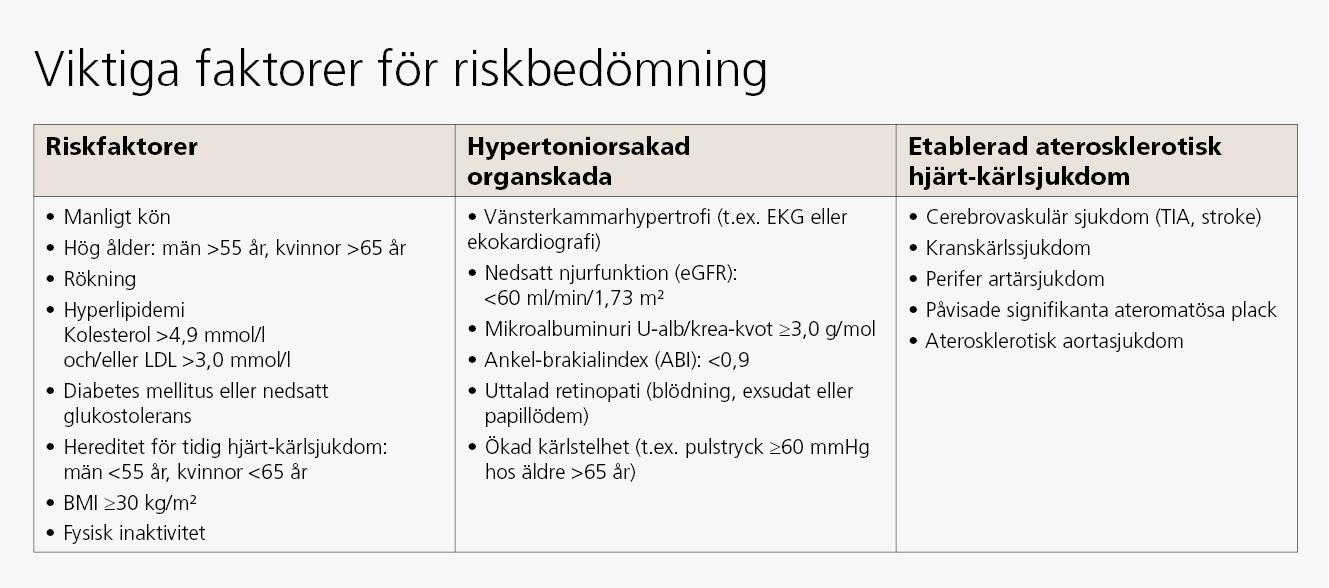
- Kartlägg övriga kardiovaskulära riskfaktorer och eventuella tecken på hypertoniorsakad organskada.
- Bedöm total kardiovaskulär risk, vilket ligger till grund för fortsatt handläggning och behandling, se bild 1 nedan.
Anamnes
- Kartlägg sociala förhållanden, tobaksbruk, intag av blodtryckshöjande substanser (se under rubrik Etiologi) , fysisk aktivitet, stillasittande, stress, sömnvanor inklusive snarkning/sömnapné.
- Tidigare uppmätta blodtrycksvärden.
- Kartlägg tidigare och nuvarande sjukdomar relevanta för samsjuklighet och sekundär hypertoni. Glöm ej hjärt-kärlsjukdom och njursjukdom som barn/ungdom.
- Reproduktionsanamnes, till exempel graviditetshypertoni eller diabetes.
- Kartlägg ärftlighet för hypertoni, förtida hjärtkärlsjukdom (kvinna <65 år, man <55 år) och diabetes hos förstagradssläkting.
Självskattningsformulär kan med fördel användas för:
- Fysisk aktivitet
- Alkoholvanor
- Tobaksvanor
- Matvanor
- Psykosocialt: nätverk, livsstil, insatser från kommunen
- Sömnapné-screening (STOP-Bang rekommenderas som formulär för riskbedömning)
Symtom
- Oftast asymtomatisk
- Diffusa symtom som huvudvärk, trötthet, nedsatt fysisk prestationsförmåga, näsblödning kan förekomma
- Vid hypertensiv kris ses förutom mycket höga tryck även tecken på akut organpåverkan, se under rubrik Behandling: Omhändertagande i primärvården vid mycket höga blodtryck
Status
- Allmäntillstånd
- Längd, vikt, BMI, midjemått
- Hjärta: rytm, frekvens, toner och biljud
- Lungor
- Kärl: auskultera karotider och njurartärer, palpera perifera kärl
- Buk: aorta (breddökad, biljud), njurar (utfyllnad talande för polycystnjursjukdom)
- Blodtryck: se rubrik Undersökningar, ortostatiskt blodtryck hos äldre, vid diabetes och misstanke på risk för ortostatiska komplikationer
Handläggning vid utredning
Fastställa blodtrycksnivå och grad av hypertoni
- Patientens blodtrycksnivå kan fastställas genom mätning av mottagningsblodtryck, hemblodtrycksmätning och/eller 24-timmars blodtrycksmätning.
- De olika mätmetoderna ger kompletterande prognostisk information och har alla ett stort värde.
- Bedöm om det föreligger vitrockshypertoni, uttalad vitrockseffekt eller maskerad hypertoni.
- Det är viktigt att mätningen sker på ett standardiserat sätt oavsett vilken metod som används, se rubrik Undersökningar
- Hemblodtrycksmätningar och 24-timmars blodtrycksmätning bör användas frikostigt vid svårigheter att fastställa patientens blodtryck, till exempel vid stor variation i blodtrycksvärden, misstanke på vitrockshypertoni, uttalad vitrockseffekt eller maskerad hypertoni.
Faktorer som kan ge misstanke om sekundär hypertoni:
- Anamnes talande för ärftlig form av sekundär hypertoni.
- Debut av hypertoni i ung ålder (<35-40 år).
- Plötslig debut av minst måttlig hypertoni eller plötslig påtaglig försämrad blodtryckskontroll hos behandlad patient.
- Blåsljud över njurartär eller kreatininstegring >30 procent efter insatt RAAS-blockad (njurartärstenos, njurparenkymsjukdom).
- Tidigare eller nuvarande njursjukdom.
- Intag av blodtryckshöjande substanser, se rubrik Etiologi.
- Anamnes eller statusfynd talande för endokrin sjukdom, till exempel episod av oprovocerad eller lättutlöst hypokalemi och eventuell muskelsvaghet (aldosteronism), thyroideasjukdom, Cushings sjukdom, akromegali: paroxysmala symtom med triad av huvudvärk, palpitationer och svettningar (feokromocytom). Se Neuroendokrina buktumörer SVF.
- Fynd av olika blodtryck i armarna eller andra fynd av perifer artärsjukdom (njurartärstenos), aortaklaffbiljud (bicuspid aortaklaff med coarctatio aortae).
- Förekomst av snarkning eller anamnes på obstruktiv sömnapné.
- Terapiresistent hypertoni.
Undersökningar
Blodtrycksmätning på mottagning
- För gränsvärden, se Definition under rubrik Bakgrund.
- Tyst bekvämt sittande (med armstöd, ryggstöd och båda fötter på golvet) eller liggande efter 3–5 minuters vila. Undvik kaffe och tobak 30 minuter före.
- Manschett med korrekt bredd i hjärthöjd (bord, hjärtkudde eller armstöd).
- Mät blodtrycket tre gånger. Varje mätning rundas av till närmaste jämn siffra. Medelvärdet av de två senaste registreras. Vid osäkerhet eller förmaksflimmer, upprepa mätningar vid behov.
- Blodtrycket ska mätas i båda armarna vid minst ett tillfälle och dokumenteras. Därefter mäts blodtrycket i höger arm om skillnaden är <10 mmHg (annars armen med högst värde).
- Registrera hjärtfrekvens och notera om rytmen är oregelbunden eller ej.
Hemblodtrycksmätning
- För gränsvärden, se Definition under rubrik Bakgrund
- Använd överarmsmanschett med korrekt bredd och utrustning som är validerad (se webbplats Stride BP)
- Bekvämt sittande med armstöd, ryggstöd och båda fötter på golvet. Blodtrycket mäts hemma, oftast i vänster arm som standard (enklare för högerhänta)
- Efter 3-5 minuters vila
- Manschett i hjärthöjd (bord eller armstöd)
- Mäts två eller tre gånger (vid osäkerhet upprepas mätningar vid behov) med 1-2 minuters mellanrum varje morgon och kväll under 3-7 dagar. Mät före tablettintag och före måltid. Exkludera mätningen som gjordes första dygnet och beräkna medelvärdet för systoliskt och diastoliskt tryck för hela perioden (minst 12 mätningar)
- Använd gärna webbformulär. Medelblodtrycket beräknas då automatiskt och kan sparas direkt i journalen
Hemblodtrycksmätning (pdf) - formulär med instruktioner att ge till patienten att fylla i Pdf, 103 kB.
24-timmars blodtrycksmätning
- För gränsvärden, se Definition under rubrik Bakgrund.
- Bör användas frikostigt vid oklar diagnos, svårbehandlad hypertoni, misstanke på vitrockshypertoni, uttalad vitrockseffekt, maskerad hypertoni, kraftigt varierande blodtryck (mer än 30 mmHg trots korrekta mätningar) eller av pedagogiska skäl.
- Mätning var 20:e minut under hela dygnet rekommenderas som standard.
- Notera alltid aktuellt blodtrycket mätt av sjukvårdspersonal vid uppkoppling av utrustningen för att kunna värdera vitrockseffekt.
- Bedöm undersöknings kvalitet och beräkna medelvärden dag, natt och dygn.
- Starkare samband med morbiditet och mortalitet jämfört med annan blodtryckstagning.
- Nattmedelvärden uppvisar starkare samband än dagmedelvärden men medelvärden över hela dygnet är ett mer robust mått.
- En reduktion <10 procent i medelvärden från dag till natt (”non-dipping”) liksom ett högt pulstryck (≥60 mmHg hos äldre >65 år) associerar till ökad kardiovaskulär risk.
Ortostatisk blodtrycksmätning
- Mät blodtryck och hjärtfrekvens, före och 1 och 3 minuter efter uppresning från liggande (eller sittande) till stående. Överväg alltid ortostatisk prov med liggande till stående för personer med hög risk för ortostatisk hypotension (äldre, diabetes, autonom störning som till exempel Parkinsons sjukdom, anamnes på ortostatism.
- Ortostatisk hypotension föreligger om systoliska blodtrycket sjunker ≥20 mmHg eller diastoliska blodtrycket sjunker ≥10 mmHg inom 3 minuters stående.
- Ortostatism ses ofta vid ökad kärlstelhet och är en riskmarkör för hjärtkärlhändelser vid hypertoni.
Biokemi
Hb, CRP, glukos (eventuellt HbA1c), kreatinin för beräkning av eGFR, Na, K, urat, totalkolesterol med LDL, HDL, TG: albumin-/kreatininkvot i urin.
EKG
Standard, 12 avledningar. Bedöm rytm och frekvens, tecken på hypertensiv hjärtsjukdom, till exempel vänsterkammarhypertrofi, arytmi eller vänsterförmakshypertrofi (negativ P-våg i V1).
Övriga undersökningar
Ekokardiografi
Kan genomföras för att påvisa tecken på hypertensiv hjärtpåverkan vid behov av förstärkt riskbedömning och är lämpligt vid oklara fynd på EKG eller symtom som kan misstänkas vara uttryck för strukturell hjärtsjukdom.
Utredning vid misstanke om sekundär hypertoni
- Screeingundersökning för sömnapné vid misstanke om obstruktiv sömnapné, se vårdprogram Obstruktivt sömnapnésyndrom
- Aldosteron och renin i plasma är screeningundersökning för primär aldosteronism. Provtagning ska ske mellan kl. 08.00 och 10.00. Spironolakton, eplerenon och amilorid ska vara utsatta i minst 6 veckor. S-Kalium behöver vara korrigerat till >3,5 mmol/l. En aldosteron-/reninkvot (ARR: enh aldosteron/enhet renin; pmol/l/ mIE/l) >60) ger hög sannolikhet för primär aldosteronism. Vid patologisk kvot ska aldosteron vara >300 och renin i nedre halvan av normalområdet. ARR 30–60 är gråzon. Bedömningen underlättas om patienten avstår ACE-hämmare, ARB, diuretika och betablockerare under minst 4 dagar. Om kvoten är misstänkt patologisk också vid förnyad provtagning bör patienten remitteras till endokrinolog eller annan specialistmottagning.
- Screeningundersökning vid misstanke på njurartärstenos är ultraljud njurartärer (i första hand) eller DT-angiografi av njurartärer. Ultraljud av njurar är lämpligt vid misstänkt njurparenkymsjukdom.
- Vid coarctatio aortae hörs systoliskt blåsljud ofta bäst dorsalt mellan skulderbladen. Femoralispulsar är fördröjda och försvagade jämfört radialispulsar. Ett >20 mmHg lägre systoliskt blodtryck i ben än arm är diagnostiskt.
Vid misstanke om andra mer ovanliga orsaker till sekundär hypertoni anpassas anamnes, status, biokemisk- och avbildande utredning efter specifik misstänkt etiologi.
En 24-timmars blodtrycksmätning och en noggrann utvärdering av följsamhet till medicinering ingår alltid i utredning av terapiresistent hypertoni.
Riskskattning
Bedömning av kardiovaskulär risk
- Hypertoni förekommer sällan som enda riskfaktor
- Vid hypertoni ska patientens kardiovaskulära riskfaktorer kartläggas och en samlad bedömning av den totala kardiovaskulära risken genomföras
Det finns olika hjälpmedel/tabeller för olika patientgrupper för att uppskatta den kardiovaskulära risken.
- SCORE-algoritmen
- Främst användbar för en oselekterad population utan aterosklerossjukdom och/eller diabetes upp till och med 70 år.
SCORE-diagram Pdf, 1000 kB. (upp till 70 år)
- Främst användbar för en oselekterad population utan aterosklerossjukdom och/eller diabetes upp till och med 70 år.
- NDR-riskmotor
- En modell för riskskattning för patienter med diabetes i Sverige. För dessa ger NDR-riskmotor den mest tillförlitliga riskbedömningen.
NDR:s riskmotorer
- En modell för riskskattning för patienter med diabetes i Sverige. För dessa ger NDR-riskmotor den mest tillförlitliga riskbedömningen.
- Riskskattningstabell (bild 1 nedan)
- För patienter med en etablerad hypertonidiagnos ger detta en mer differentierad riskbedömning än SCORE. Kan även användas för patienter med diabetes.
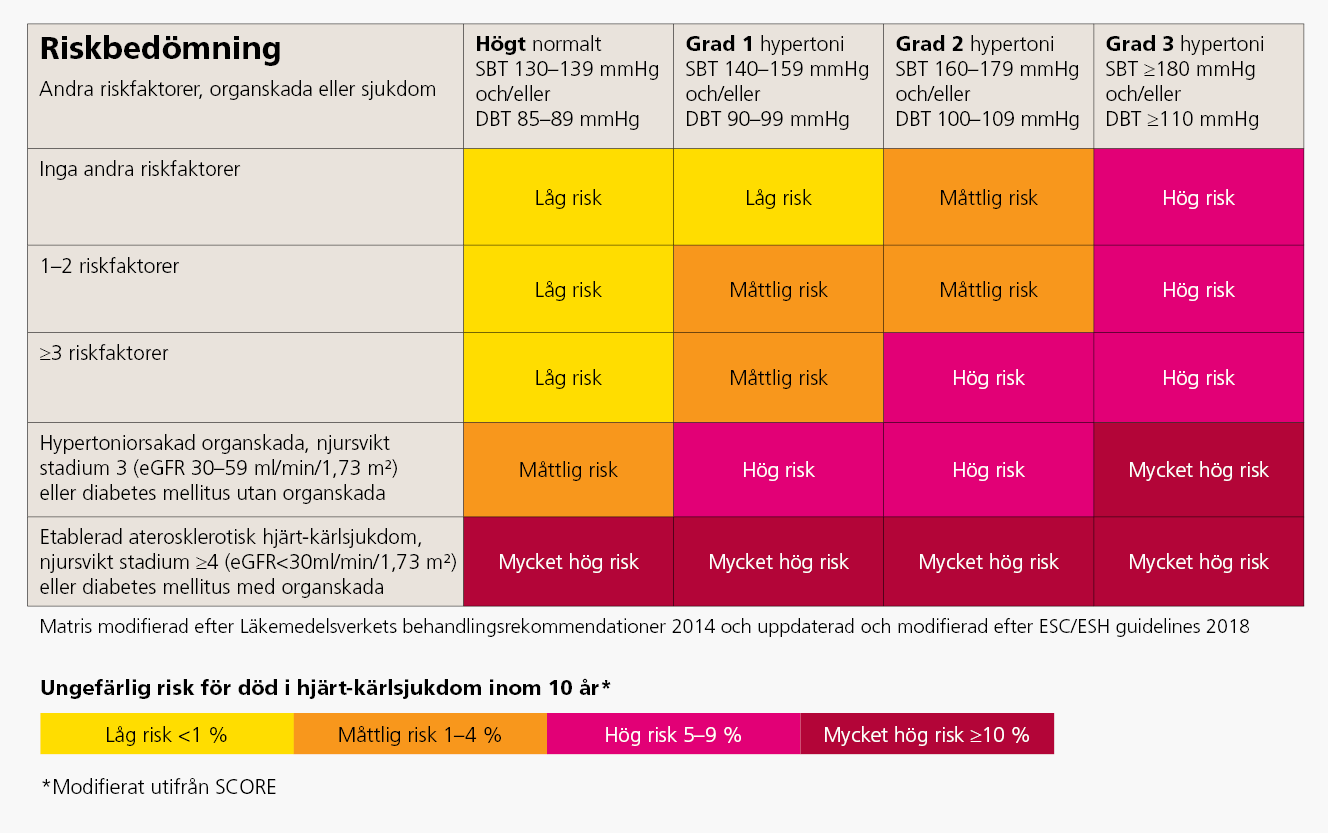
Riskskattningstabell vid hypertoni (bild 1)
Behandling
Handläggning vid behandling
- Behandling bör inledas när mottagningsblodtryck ≥140/90 mmHg, hemblodtryck ≥135/85 mmHg eller 24-timmars blodtryck ≥130/80 mmHg.
- Vid ≥80 års ålder rekommenderas gränsen för att inleda behandling mottagningsblodtryck ≥160/90 mmHg.
- Livstilsåtgärder är basen i all hypertonibehandling.
- Beakta patientens kardiovaskulära risk vid behandling. Patienten kardiovaskulära risk ligger till grund för när och hur farmakologisk behandling bör inledas, se bild 2.
- Patientens övriga riskfaktorer, se bild 1, för hjärtkärlsjukdom ska kartläggas och behandlas vid behov.
- Blodtryckmålet bör uppnås inom 3 månader efter insatt behandling.
- Ett strukturerat omhändertagande och uppföljning är avgörande för framgångsrik behandling.
- Ökat patientengagemang, multidisciplinära vårdteam och sköterskeledda hypertonimottagningar är olika sätt som kan förbättra följsamheten och behandlingsresultaten.
Riskskattnings- och behandlingstabell vid hypertoni (bild 2)

Egenvård och levnadsvanor
Rekommendation | |
|---|---|
Tobak | Att sluta använda tobak är den viktigaste åtgärden för att minska den totala kardiovaskulära risken. Påverkan på blodtrycket är ringa.
|
Fysisk aktivitet | Rekommendera pulshöjande aktivitet minst 30 min 5-7 gånger per vecka. Styrketräning 2-3 dagar i veckan kan också rekommenderas.
|
Vikt | Eftersträva BMI <25 kg/m² för kvinnor och <27 kg/m² för män. Erbjud stöd för viktminskning vid behov. |
Kost | Kostråd kan påverka den totala kardiovaskulära risken. Rekommendera ökat intag av frukt, grönt, fisk och fibrer. Minska intag av mättat fett.
|
Begränsa saltintag | Minskat saltintag kan förstärka den antihypertensiva effekten av vissa läkemedel (RAAS-blockerare) och kan sänka blodtrycket men effekten är ofta blygsam. Saltreduktion kan vara svår att genomföra då det mesta salt som konsumeras kommer från livsmedel som är hel-/halvfabrikat. |
Måttligt alkoholintag | Minskad alkoholkonsumtion hos högkonsumenter ger en dosberoende sänkning av blodtrycket. |
Nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor (Socialstyrelsen)
Nationellt vårdprogram: Ohälsosamma levnadsvanor (Nationellt kliniskt kunskapsstöd)
Omvårdnad
Läkemedelsbehandling (bild 3)
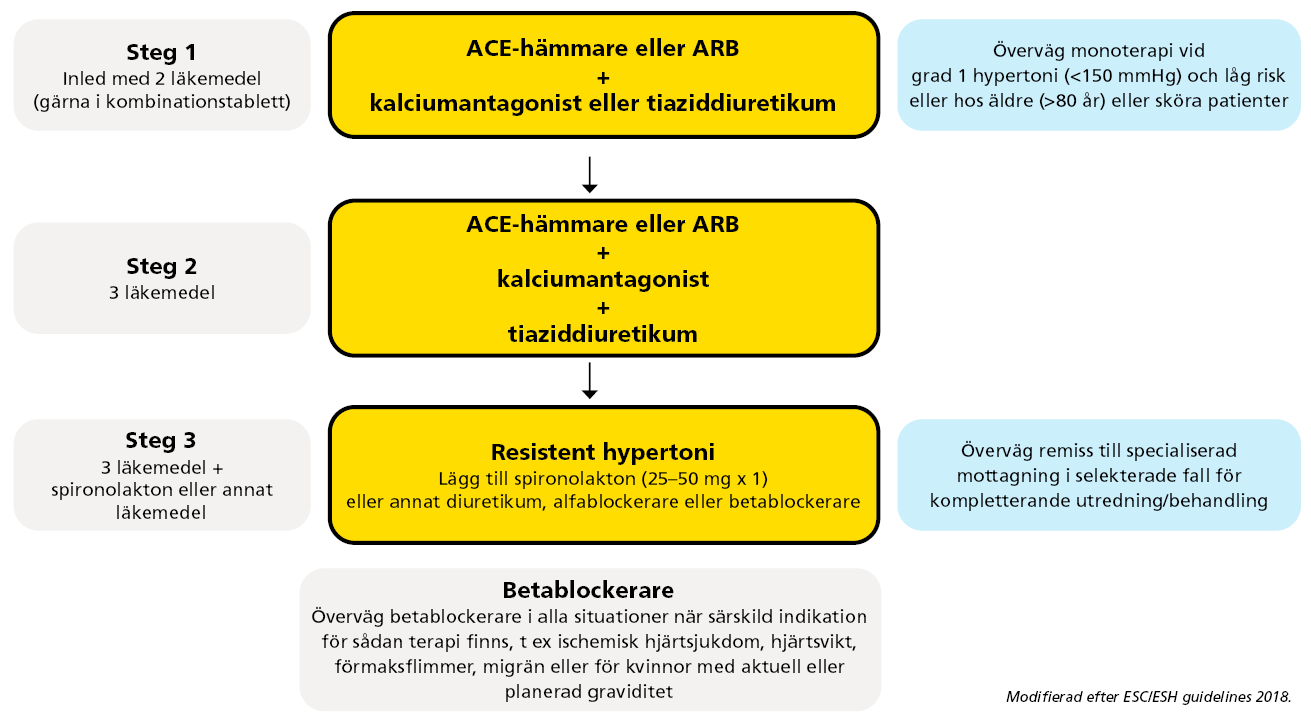
- De vanligen använda läkemedelsklasserna ger en likartad cirka 10/5 mmHg sänkning av blodtrycket (placebojusterat), men individuella variationer kan förekomma.
- En kombination av två olika läkemedelsklasser rekommenderas redan från början i de allra flesta fall. Det förbättrar möjligheten att nå målblodtryck, ökar följsamheten och minskar sjuklighet och död. Fasta kombinationer ökar följsamheten till erbjuden terapi ytterligare.
- Faktorer som påverkar val av preparat är riskfaktorer, samsjuklighet, patientens tidigare erfarenhet och önskemål.
- Vid eGFR <30 ml/min/m2 ersätts tiazider med loopdiuretika.
- Vid insättning av ACE-hämmare, ARB eller diuretika bör elektrolyter och kreatinin kontrolleras efter cirka två veckor
- Beakta alltid att också behandla andra kardiovaskulära riskfaktorer mot målvärden, till exempel lipider och glukos.
Behandlingsmål
Behandlingsmål, under förutsättning att behandlingen tolereras väl:
- ≤70 år: 120–129/70–79 mmHg
- >70 år: 130–139/70–79 mmHg
- Samma målvärden gäller för de allra flesta patienter med samtidig diabetes, njursjukdom eller annan hjärt-kärlsjukdom
- Prioritera att nå systoliskt målblodtryck framför diastoliskt målblodtryck på patienter 50 år eller äldre
- Blodtryckmålet bör uppnås inom 3 månader efter insatt behandling
Hypertonibehandling under graviditet och amning
- Blodtrycksgränser för definition av hypertoni under peripartumperioden skiljer sig inte från de generella riktlinjerna. Preexisterande hypertoni bör behandlas med målvärden enligt de generella riktlinjerna. Vid graviditetsinducerad blodtrycksstegring (>140/90 mmHg, mottagningsblodtryck) bör antihypertensiv medicinering övervägas.
- Det finns stor erfarenhet av behandling med betablockerarna metoprolol och bisoprolol.
- Stor erfarenhet finns också med labetolol, en kombinerad oselektiv betablockerare och alfablockerare som har ytterligare antihypertensiv effekt vid högre dosering.
- Betablockerare kan kombineras med kalciumblockerare av dihydropyridintyp. Störst erfarenhet finns med nifedipin och felodipin.
- ACE-hämmare och ARB är kontraindicerade under graviditet.
- Vid amning är samtliga ovan nämnda preparat väl beprövade. Även ACE-hämmare kan användas och då rekommenderas enalapril.
Omhändertagande i primärvården vid mycket höga blodtryck
Hypertensiv kris
- Definieras som mycket höga blodtryck (vanligen >240 mmHg systoliskt och/eller >130 mmHg diastoliskt) och samtidigt tecken på akut organpåverkan.
- Tecken på akut organpåverkan som uppträder vid hypertensiv kris är till exempel nytillkomna symtom från hjärta (hjärtsvikt, angina pectoris, arytmi), njursvikt eller CNS- påverkan (till exempel yrsel, synrubbning, huvudvärk, illamående, kräkningar, medvetandepåverkan, kramper).
- Ska remitteras till akutmottagning.
Mycket höga blodtryck utan tecken på akut organpåverkan
- Låt patienten vila och kontrollera blodtrycket igen.
- Om fortsatt förhöjt blodtryck, ge läkemedel per os med relativt snabbt isättande effekt, till exempel felodipin, furosemid eller enalapril.
- Observera patienten 2–3 h, överväg ökad behandlingsintensitet genom dosökning och/eller tillägg av ytterligare läkemedel och följ upp inom 1–3 dagar.
För klok läkemedelsbehandling av de mest sjuka äldre (MSÄ), se Janusinfo: Hypertoni
Sjukskrivning
Rekommenderad tid för sjukskrivning se Arbetsverktyg för sjukskrivning, Socialstyrelsen: Hypertoni
Uppföljning
- Blodtryckskontroll, dostitrering, samt uppföljning av livsstilsåtgärder och biverkningar kan med fördel ske hos sjuksköterska 2-4 veckor efter inledd behandling.
- Uppföljning av påbörjad läkemedelsbehandling görs i allmänhet av läkare efter 2-3 månader.
- När blodtryck och riskfaktorer är under god kontroll rekommenderas 1-2 kontroller per år: aktiv uppföljning.
- Rutinprover kontrolleras ofta årsvis men anpassas till samsjuklighet och antihypertensiv medicinering. Metabol kontroll (glukos, lipider) kan ske glesare om stabila förhållanden utan samsjuklighet.
- Vid tecken på hypertensiv organpåverkan: följ upp mikroalbuminuri (veckor-månader) och vänsterkammarhypertrofi (år: EKG ofta lämpligt) som ska gå i regress och ger viktig prognostisk information.
Komplikationer
De vanligaste följderna av obehandlat eller otillräckligt behandlat blodtryck är stroke, hjärtsvikt, arteriella kärlkatastrofer, njursvikt, akut koronart syndrom, arytmi (inklusive förmaksflimmer), demens med flera.
Kvalitetsindikatorer
- Andel som uppnår målblodtryck
- Andel som följs upp på årskontroll
- Andel med riskfaktorkontroll
