Klimakteriebesvär
Vårdnivå och remissrutiner
Husläkarmottagning
- Utredning och behandling inklusive hormonbehandling.
- Inkontinensbesvär
- Recidiverande urinvägsinfektioner
- Infektion sekundär till atrofisk vaginit
Remiss till öppenvårdsmottagning gynekologi
- Utredning och behandling inklusive hormonbehandling
- Misstanke om tidig menopaus
- Inkontinensbesvär
- Infektion sekundär till atrofisk vaginit
- Recidiverande urinvägsinfektioner
- Utredning vid oklar diagnos
- Olaga blödning och/eller misstanke om gynekologisk cancer
- Behov av ultraljudsundersökning transvaginalt, provtagning/biopsi, abrasio
- Misstanke på vulvaförändringar förutom atrofi
- Insättning och uppföljning av systemisk hormonbehandling
Remissinnehåll
- Anamnes (gynekologisk, andra sjukdomar)
- Status, gynekologisk undersökning om utfört
- Utredning
- Läkemedel
Bakgrund
Epidemiologi
Menopaus infaller vanligen mellan 45 och 55 års ålder med genomsnittsålder på 51 år i Sverige. Prevalensen av kvinnor med vasomotoriska symtom (värmevallningar, svettningar och sömnstörningar) är cirka 70 procent respektive svåra besvär cirka 30 procent. Hos 10–20 procent kvarstår symtomen i 10-15 år.
Riskfaktorer
Rökare kommer i menopaus cirka 2 år tidigare. Kvinnor med fetma har ofta mera vasomotoriska symtom.
Utredning
Symtom
- Vasomotoriska: värmevallningar, svettningar, hjärtklappning
- Sömnproblem
- Oro, ångest, nedstämdhet, affektlabilitet, kognitiv påverkan
- Oregelbundna eller glesa menstruationer, amenorré
- Urogenitala symtom (torrhet, sveda, dyspareuni, urinträngningar, recidiverande UVI)
- Led- och muskelvärk
Menopause Rating Scale (MRS)
MRS är en validerad självskattningsskala bestående av 11 frågor om fysiska och mentala symtom på klimakteriesymtom med gradering från 0 = inga symtom till 4 = mycket svåra symtom. Skalan kan med fördel användas för både utvärdering och uppföljning av klimakteriesymtom.
MRS_Swedish.pdf (zeg-berlin.de)
Om MRS - ZEG Berlin (zeg-berlin.de)
Handläggning vid behandling
Kontroller före hormonbehandling:
- Anamnes
- Blodtryck
- Mammografi enligt screening
- Gynekologisk undersökning vid behov
Laboratorieprover
Vid normal klimakterieålder och typiska symtom behövs ej laboratorieprover för att bekräfta diagnosen. För kvinnor <45 år med amenorré och misstänkt tidigt klimakterium: FSH, TSH, fritt T4, prolaktin. Förhöjd nivå av FSH (>40 E/L) i serum och amenorré hos en kvinna under 45 år tyder på tidig menopaus och ska remitteras till gynekolog för ytterligare utredning.
Differentialdiagnoser
- Thyreoideadysfunktion
- Järnbristanemi
- Blodmalignitet
- Ångestsjukdom, depression, utmattningssyndrom
Behandling
Handläggning vid behandling
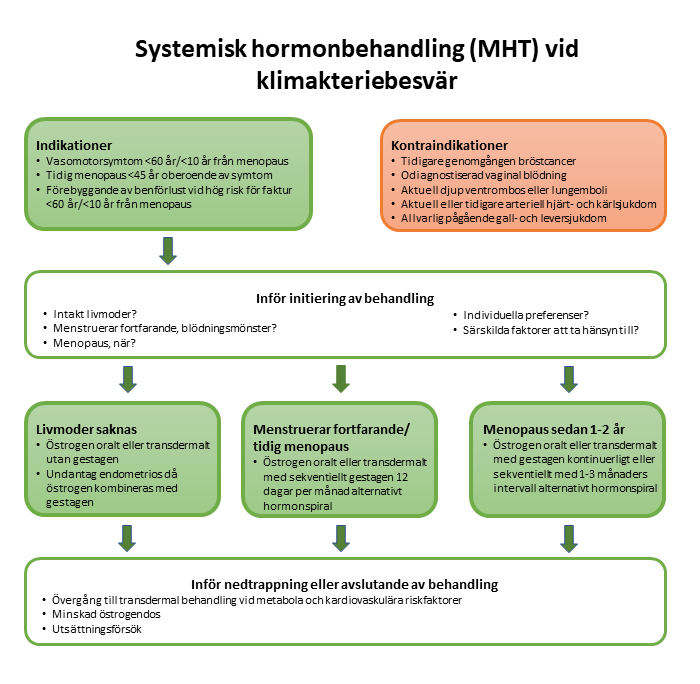
Indikationer för systemisk hormonbehandling i klimakteriet
För kvinnor <60 år eller senast 10 år efter sista mens:
- Vasomotorsymtom; Värmevallningar, svettningar och sömnstörningar
- Tidig spontan eller kirurgisk menopaus före 45 års ålder. Behandlas till minst förväntad menopausålder (drygt 50 år) även utan klimakteriebesvär
- Hög frakturrisk hos yngre kvinnor än 60 år, där andra osteoporosbehandlingar inte tolereras eller är kontraindicerade
Vanliga biverkningar (ofta övergående):
- Bröstspänning
- Vätskeretention
- Olaga blödning
- Negativ humörpåverkan (särskilt vid tidigare PMS)
Absoluta kontraindikationer medelpotenta östrogener:
- Tidigare genomgången bröstcancer
- Odiagnostiserad vaginal blödning
- Aktuell djup ventrombos eller lungemboli
- Aktuell eller tidigare arteriell hjärt- och kärlsjukdom
- Allvarlig pågående gall- och leversjukdom
Relativa kontraindikationer medelpotenta östrogener:
- Diabetes med trolig kärlpåverkan
- Tidigare djup ventrombos eller lungemboli eller kända riskfaktorer för dessa
- Gallblåsesjukdom (gäller peroral östrogenbehandling)
- Tidigare endometriecancer
Egenvård
FaR vid klimakteriebesvär
Indikation: Fysisk aktivitet kan minska vegetativa besvär som värmevallningar och svettningar. Även humörsvängningar kan förbättras.
Regelbunden viktbelastande fysisk aktivitet minskar benförlust hos postmenopausala kvinnor.
Fysisk aktivitet kan förbygga hjärt- och kärlsjukdom som ökar i prevalens efter klimakteriet.
Fysisk aktivitet kan användas som alternativ till hormonbehandling.
Kontraindikation: Inga kontraindikationer finns. Vid besvär med ansträngningsinkontinens bör aktiviteter med hopp undvikas.
Ordination: Regelbunden konditionsträning som aktiverar stora muskelgrupper minst 30 minuter per gång, minst 3 gånger/vecka. Intensiteten bör vara måttlig till hög för effekt på värmevallningar.
Exempelvis stavgång, dans, motionsgymnastik, jogging, cykling eller skidåkning. Kombinera gärna med styrketräning 2 gånger/vecka.
Dagliga viktbelastande aktiviteter som promenader, trädgårdsarbete och liknande kan motverka benförlust. Se även Osteoporos.
Hormonbehandling och fysisk aktivitet kan med fördel kombineras.
Läs om klimakteriet i FYSS (pdf)
Samlad information om FaR på Vårdgivarguiden, bland annat med stöd till förskrivare
Levnadsvanor
- Fysisk aktivitet på recept
- Rökstopp
Läkemedelsbehandling
Premenopaus med blödningsrubbningar utan bortfallssymtom kan behandlas sekventiellt med gestagen som medroxyprogesteron eller noretisteron i 12 dagar/månad, vilket ger bortfallsblödningar. Mirena som livmoderinlägg är en alternativ behandling och ger ofta blödningsfrihet.
Perimenopaus med bortfallssymtom med eller utan blödningsrubbning kan behandlas sekventiellt med i första hand fast kombination med östrogen-gestagen för bättre följsamhet som östradiol + noretisteron eller östradiol + medroxyprogesteron, vilket ger månatlig bortfallsblödning.
Postmenopaus kan behandlas kontinuerligt med östradiol + noretisteron eller östradiol + medroxyprogesteron, vilket ger blödningsfrihet. I andra hand individuella kombinationer av östrogen + gestagen.
Alla kvinnor som behandlas systemiskt med östrogen och som inte är hysterektomerade ska ha gestagentillägg för att skydda endometriet.
Hysterektomerade kvinnor behandlas med enbart östrogen.
Tidig menopaus före 45 års ålder även utan klimakteriebesvär ska erbjudas substitution med östrogen till förväntad menopaus om inga kontraindikationer föreligger.
Principen lägsta effektiva dos gäller, börja med 1 mg östradiol eller 25 mikrogram i plåster och öka dosen vid behov efter cirka 3 månader. Gäller ej vid tidig menopaus då 2 mg respektive minst 50 mikrogram rekommenderas.
Transdermal behandling med plåster, gel eller spray minskar risken för leverpåverkan och blodpropp jämfört med tabletter och kan övervägas till kvinnor med leverpåverkan, malabsorption och ökad risk för blodpropp.
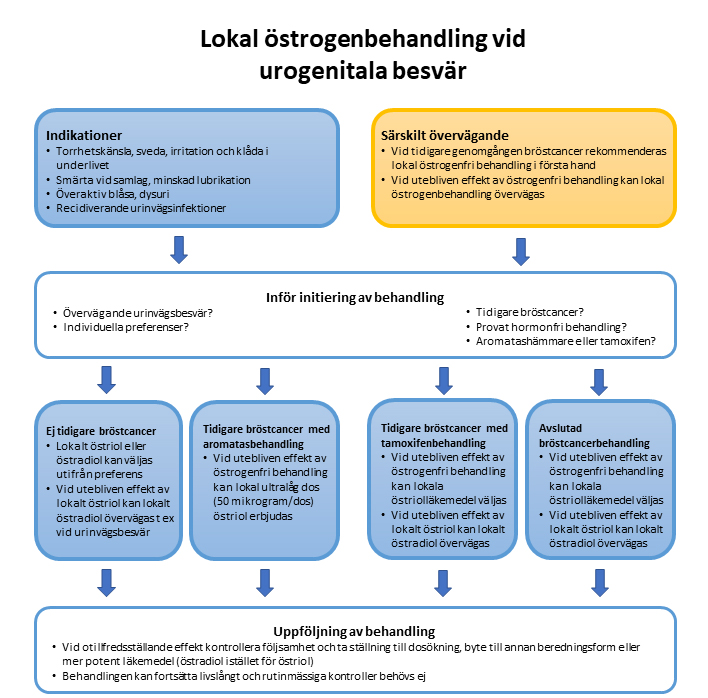
Urogenitala symtom kan behandlas med lokal östrogenbehandling utan gestagentillägg som östradiol vaginaltablett eller vaginalring, receptfri östriol som kräm, vagitorium. Lokal östrogenbehandling ökar inte risken för cancer eller blodpropp. Se Vulvovaginal atrofi (Janusinfo)
Text
Riktlinjer för östrogenbehandling av klimakteriella besvär (Janusinfo)
Råd för menopausal hormonbehandling(SFOG)
Behandlingsrekommendation (Läkemedelsverket)
Uppföljning
- Symtomuppföljning (exempelvis distanskontakt) cirka 3 månader efter insättning och därefter årligen vid receptförnyelse
- Mammografi enligt screeningprogrammet
- Kontroll med ett till två års intervall
Komplikationer
- Längre tids systemisk hormonbehandling ger en något ökad risk för bröstcancer som blir mätbar efter cirka fem års behandling. Risken blir större, framförallt vid kombinationsbehandling (östrogen + gestagen) jämfört med östrogen enbart.
- Ökad risk för djup ventrombos med peroral östrogenbehandling
Kvalitetsindikatorer
- Behandlingen bör utvärderas och omprövas regelbundet
- Behandlingsprincipen är lägsta effektiva dos under kortast möjliga tid
Relaterad information
Patientinformation
Patientinformation om lokal behandling med östrogen - informationsfilmer textade på flera språk samt en version med syntolkning på svenska (Janusinfo)
